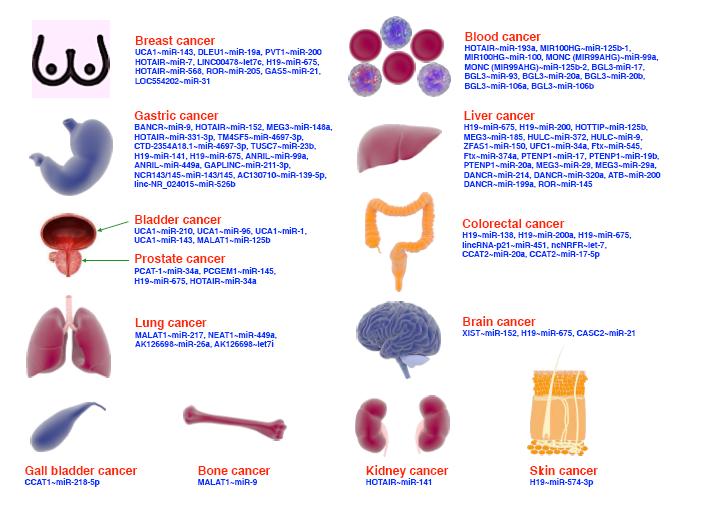
引用本文: 朱婕, 李喆, 徐敏, 李姗姗, 陈放. 原发于中枢神经系统淋巴瘤的眼内淋巴瘤1例. 中华眼底病杂志, 2022, 38(7): 601-603. doi: 10.3760/cma.j.cn511434-20210824-00458 复制
版权信息: ©四川大学华西医院华西期刊社《中华眼底病杂志》版权所有,未经授权不得转载、改编
患者男,50岁。因右眼视物不见5个月伴眼痛10 d,于2019年10月2日就诊于扬州大学附属苏北人民医院眼科。患者于2018年5月在我院血液科确诊为原发于中枢神经系统的弥漫性大B细胞淋巴瘤,经多次化学药物治疗(化疗),自诉目前病情稳定。眼部检查:右眼最佳矫正视力(BCVA)光感,左眼BCVA 1.0。右眼、左眼眼压分别为22、13 mm Hg(1 mm Hg=0.133 kPa)。右眼角膜清,前房细胞(++),晶状体轻度混浊,玻璃体混浊明显;左眼眼前节未见明显异常。眼底检查,右眼隐约见后极部及颞侧视网膜大片黄白色病灶及出血灶,呈“奶酪番茄酱样”改变(图1A);左眼黄斑区黄色环形病灶(图1B)。光相干断层扫描(OCT)检查,左眼黄斑中心凹颞侧小片视网膜色素上皮(RPE)隆起(图1C)。荧光素眼底血管造影(FFA)检查,右眼视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区(图1D);左眼黄斑区多个点状强荧光。双眼房水检测,右眼巨细胞病毒(CMV)免疫球蛋白(IgG)值86.15 U/ml(参考值范围<9 U/ml),但CMV、单纯疱疹病毒、水痘-带状疱疹病毒、EB病毒等病毒核酸拷贝数均为0;双眼白细胞介素(IL)-10/IL-6比值正常(参考值范围<1.0)。我院血液科会诊认为无其他脏器淋巴瘤复发表现。结合患者病史,眼科诊断:右眼CMV性视网膜炎(CMVR)。因患者病程已有5个月,试予全身静脉滴注阿昔洛韦、右眼玻璃体腔注射更昔洛韦治疗。患者自述右眼疼痛好转,视力无变化。2个月后再次行右眼房水检测,提示CMV-IgG浓度为13.61 U/ml,较入院时下降。2020年4月复查,患者右眼视力手动,左眼视力1.0。右眼玻璃体混浊明显好转,原病变区视网膜萎缩呈灰色;左眼较前无明显变化。
 图1
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2019年10月2日初诊时眼部检查像。1A、1B分别示右眼、左眼彩色眼底像,右眼隐见视网膜大片黄白色病灶及出血灶;左眼黄斑区可见黄色环形病灶。1C示左眼光相干断层扫描像,黄斑颞侧可见数个小视网膜色素上皮隆起。1D示右眼荧光素眼底血管造影像,视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区
图1
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2019年10月2日初诊时眼部检查像。1A、1B分别示右眼、左眼彩色眼底像,右眼隐见视网膜大片黄白色病灶及出血灶;左眼黄斑区可见黄色环形病灶。1C示左眼光相干断层扫描像,黄斑颞侧可见数个小视网膜色素上皮隆起。1D示右眼荧光素眼底血管造影像,视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区
2020年10月11日,患者因左眼视力下降4 d于我院复查。右眼BCVA无光感,左眼BCVA 0.6。右眼、左眼眼压分别为14、12 mm Hg。双眼玻璃体混浊(+)。眼底检查,右眼视网膜可见陈旧性病灶(图2A);左眼鼻下象限视网膜见片状灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(图2B)。眼底自身荧光检查,左眼后极部视网膜呈“豹斑样”荧光改变(图2C);右眼全视网膜散在大量点片状弱荧光。FFA检查,左眼鼻下方视网膜血管壁见荧光素渗漏,后极部视网膜呈“豹斑样”改变(图2D,2E)。进一步OCT扫描左眼后极部白色点状病灶处,可见RPE上下多个结节样强反射病灶(图2F)。左眼房水检测,IL-10值显著升高至248.9 pg/ml(参考值范围0.0~5.0 pg/ml)、IL-10/IL-6比值升高至3.62,CMV等病毒的核酸拷贝数为0,IgG正常。我院血液科会诊行骨髓穿刺、头颅、腹部CT等检查后,未发现其他脏器淋巴瘤复发表现。经多科会诊,结合患者病史,诊断:原发于中枢神经系统的弥漫性大B细胞淋巴瘤左眼眼内复发,即眼内淋巴瘤(IOL)。血液科认为无需全身化疗。遂给予左眼玻璃体腔注射甲氨蝶呤治疗,共9次。2021年2月复查,患者全身情况稳定。左眼视力1.0;左眼鼻下及颞上视网膜病灶均明显消退(图3A);OCT检查,左眼后极部视网膜强反射病灶基本消退(图3B)。2021年9月随访,患者病情未复发。
 图2
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2020年10月11日二次就诊时眼部检查像。2A、2B分别示右眼、左眼彩色眼底像。右眼陈旧性黄白色病灶及片状出血;左眼鼻下象限视网膜灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(白箭)。2C示左眼眼底自身荧光像,后极部视网膜呈“豹斑样”荧光改变。2D、2E示左眼荧光素眼底血管造影像,鼻下方视网膜血管壁荧光素渗漏(2D),后极部视网膜呈“豹斑样”改变(2E)。2F示左眼光相干断层扫描像,视网膜色素上皮上下多个结节样强反射病灶,对应彩色眼底像上的白色斑点
图2
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2020年10月11日二次就诊时眼部检查像。2A、2B分别示右眼、左眼彩色眼底像。右眼陈旧性黄白色病灶及片状出血;左眼鼻下象限视网膜灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(白箭)。2C示左眼眼底自身荧光像,后极部视网膜呈“豹斑样”荧光改变。2D、2E示左眼荧光素眼底血管造影像,鼻下方视网膜血管壁荧光素渗漏(2D),后极部视网膜呈“豹斑样”改变(2E)。2F示左眼光相干断层扫描像,视网膜色素上皮上下多个结节样强反射病灶,对应彩色眼底像上的白色斑点
 图3
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2021年2月复查左眼检查像。3A示彩色眼底像,鼻下及颞上视网膜病灶均明显消退(白箭);3B示光相干断层扫描像,后极部视网膜强反射病灶基本消退
图3
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2021年2月复查左眼检查像。3A示彩色眼底像,鼻下及颞上视网膜病灶均明显消退(白箭);3B示光相干断层扫描像,后极部视网膜强反射病灶基本消退
讨论 IOL临床表现变化多端,无特异性。本例患者确诊为原发于中枢神经系统的淋巴瘤,因长期化疗导致免疫功能低下,右眼眼底表现为典型的“奶酪番茄酱样”改变,虽然房水检测仅提示右眼CMV-IgG增高,病毒DNA拷贝数为0,但结合患者的免疫低下状态,双眼IL-10/IL-6比值正常,考虑可能为右眼CMVR。经过全身和玻璃体腔抗病毒治疗后,患者眼底病灶未进展,病变区视网膜逐步萎缩,复查CMV-IgG浓度降低。1年后再次就诊时,患者左眼视力下降,其鼻下方视网膜有出血及黄白色病灶,FFA示左眼血管炎样改变,结合患者病史,不能排除CMVR可能;但其左眼颞上方视网膜有簇状分布的白点状病灶,位于视网膜下,眼底自身荧光及FFA呈“豹斑样”荧光改变,OCT表现为RPE上下多个结节样强反射病灶,这些病灶又高度提示淋巴瘤细胞浸润不除外。研究表明,OCT对IOL的诊断阳性预测值达88.9%[1],RPE层及RPE之上可观察到增大的结节状强反射病灶,可有Bruch膜与RPE层分离,形成与息肉样脉络膜血管病变类似的双层征样改变[2]。于是进一步行左眼房水检测,提示IL-10/IL-6比值>1,而病毒DNA拷贝数及抗体均不高,结合患者原发性中枢神经系统淋巴瘤病史,考虑患者左眼为IOL浸润。经左眼连续玻璃体腔注射甲氨蝶呤治疗后,患者左眼视力提升,颞上方视网膜下病灶消退,鼻下方类似视网膜血管炎表现的病灶亦消退,验证了之前的诊断。
IOL可表现为玻璃体混浊及视网膜下浸润等[3-4],以视网膜血管炎为主要表现的报道并不多见[5]。本例患者左眼有视网膜血管炎表现,但后极部视网膜的黄白色病灶引起了我们的警惕。左眼经玻璃体腔注射甲氨蝶呤治疗后病灶均明显消退,遂考虑为淋巴瘤伪装成视网膜血管炎而非CMVR。细胞因子分析在IOL的诊断中也存在着重要作用,在该类患者中,IL-10表达量远超过IL-6,即IL-10/IL-6比值升高并>1[6]。但同时,IOL并不都表现出IL-10或者IL-10/IL-6比值增高,该指标仅可辅助IOL诊断[7]。如果能够抽取该患者的玻璃体液进行细胞病理学检查[8-9],对该患者的诊断更有帮助。在本例患者的诊断过程中,我们通过多模式影像学检查,临床有了初步拟诊,眼内液的检测起到了重要的辅助作用,为临床提供了眼内局部抗原和免疫反应信息,有助于快速诊断及精准治疗[10]。
56%~90%的原发性IOL患者或将出现中枢神经系统的淋巴瘤表现,而15%~25%的原发性中枢神经系统淋巴瘤患者可发生眼部淋巴瘤表现[11]。根据国际原发性中枢神经系统淋巴瘤协作小组研讨会上发布的报告,IOL的诊断可通过脑组织活检确诊淋巴瘤、磁共振成像或脑脊液检查、眼内组织细胞学或免疫组织化学检查(IL-10/IL-6辅助)[12]。本例患者有明确的原发性中枢神经系统淋巴瘤病史,因考虑视网膜属于视觉中枢神经系统起始处,且其他脏器未见淋巴瘤改变,与血液科会诊讨论,认为该患者第2次就诊时左眼的眼部病变为原发于中枢神经系统的弥漫性大B细胞淋巴瘤的眼内复发,而不建议诊断为淋巴瘤眼内转移。
目前对于IOL的治疗,国际上尚无标准统一的治疗方案,目前临床常用的包括全身化疗药物的使用、局部眼球放射治疗及玻璃体腔注射甲氨蝶呤[13]。甲氨蝶呤可以穿透血脑屏障及血眼屏障,其治疗IOL的有效性及安全性也得到了证实,连续玻璃体腔注射甲氨蝶呤可控制IOL的发展,减少肿瘤复发的可能,甚至提高患者视力[14]。本例患者经血液科评估后,未使用全身化疗,单纯连续玻璃体腔注射甲氨蝶呤后,病情好转并且稳定。目前大部分学者认为IOL虽然具有较高的放化疗敏感性,但获得的缓解也仅仅较低的短期总体生存率[15],有效控制该病的远期复发及中枢神经系统扩散仍然面临很大挑战,故本例患者仍需长期随访观察。
淋巴瘤患者的眼部病变变化多端,需要结合临床表现、眼部多模式影像学检查、免疫学检测、细胞学检查、分子生物学的检测结果综合判断,并建立一个以眼科医师、神经肿瘤医师及血液肿瘤学医师、病理学专家的多学科联盟,以优化患者的治疗方案,改善患者的预后。
患者男,50岁。因右眼视物不见5个月伴眼痛10 d,于2019年10月2日就诊于扬州大学附属苏北人民医院眼科。患者于2018年5月在我院血液科确诊为原发于中枢神经系统的弥漫性大B细胞淋巴瘤,经多次化学药物治疗(化疗),自诉目前病情稳定。眼部检查:右眼最佳矫正视力(BCVA)光感,左眼BCVA 1.0。右眼、左眼眼压分别为22、13 mm Hg(1 mm Hg=0.133 kPa)。右眼角膜清,前房细胞(++),晶状体轻度混浊,玻璃体混浊明显;左眼眼前节未见明显异常。眼底检查,右眼隐约见后极部及颞侧视网膜大片黄白色病灶及出血灶,呈“奶酪番茄酱样”改变(图1A);左眼黄斑区黄色环形病灶(图1B)。光相干断层扫描(OCT)检查,左眼黄斑中心凹颞侧小片视网膜色素上皮(RPE)隆起(图1C)。荧光素眼底血管造影(FFA)检查,右眼视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区(图1D);左眼黄斑区多个点状强荧光。双眼房水检测,右眼巨细胞病毒(CMV)免疫球蛋白(IgG)值86.15 U/ml(参考值范围<9 U/ml),但CMV、单纯疱疹病毒、水痘-带状疱疹病毒、EB病毒等病毒核酸拷贝数均为0;双眼白细胞介素(IL)-10/IL-6比值正常(参考值范围<1.0)。我院血液科会诊认为无其他脏器淋巴瘤复发表现。结合患者病史,眼科诊断:右眼CMV性视网膜炎(CMVR)。因患者病程已有5个月,试予全身静脉滴注阿昔洛韦、右眼玻璃体腔注射更昔洛韦治疗。患者自述右眼疼痛好转,视力无变化。2个月后再次行右眼房水检测,提示CMV-IgG浓度为13.61 U/ml,较入院时下降。2020年4月复查,患者右眼视力手动,左眼视力1.0。右眼玻璃体混浊明显好转,原病变区视网膜萎缩呈灰色;左眼较前无明显变化。
 图1
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2019年10月2日初诊时眼部检查像。1A、1B分别示右眼、左眼彩色眼底像,右眼隐见视网膜大片黄白色病灶及出血灶;左眼黄斑区可见黄色环形病灶。1C示左眼光相干断层扫描像,黄斑颞侧可见数个小视网膜色素上皮隆起。1D示右眼荧光素眼底血管造影像,视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区
图1
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2019年10月2日初诊时眼部检查像。1A、1B分别示右眼、左眼彩色眼底像,右眼隐见视网膜大片黄白色病灶及出血灶;左眼黄斑区可见黄色环形病灶。1C示左眼光相干断层扫描像,黄斑颞侧可见数个小视网膜色素上皮隆起。1D示右眼荧光素眼底血管造影像,视网膜动静脉管壁均有荧光素着染,周边视网膜大片无灌注区
2020年10月11日,患者因左眼视力下降4 d于我院复查。右眼BCVA无光感,左眼BCVA 0.6。右眼、左眼眼压分别为14、12 mm Hg。双眼玻璃体混浊(+)。眼底检查,右眼视网膜可见陈旧性病灶(图2A);左眼鼻下象限视网膜见片状灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(图2B)。眼底自身荧光检查,左眼后极部视网膜呈“豹斑样”荧光改变(图2C);右眼全视网膜散在大量点片状弱荧光。FFA检查,左眼鼻下方视网膜血管壁见荧光素渗漏,后极部视网膜呈“豹斑样”改变(图2D,2E)。进一步OCT扫描左眼后极部白色点状病灶处,可见RPE上下多个结节样强反射病灶(图2F)。左眼房水检测,IL-10值显著升高至248.9 pg/ml(参考值范围0.0~5.0 pg/ml)、IL-10/IL-6比值升高至3.62,CMV等病毒的核酸拷贝数为0,IgG正常。我院血液科会诊行骨髓穿刺、头颅、腹部CT等检查后,未发现其他脏器淋巴瘤复发表现。经多科会诊,结合患者病史,诊断:原发于中枢神经系统的弥漫性大B细胞淋巴瘤左眼眼内复发,即眼内淋巴瘤(IOL)。血液科认为无需全身化疗。遂给予左眼玻璃体腔注射甲氨蝶呤治疗,共9次。2021年2月复查,患者全身情况稳定。左眼视力1.0;左眼鼻下及颞上视网膜病灶均明显消退(图3A);OCT检查,左眼后极部视网膜强反射病灶基本消退(图3B)。2021年9月随访,患者病情未复发。
 图2
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2020年10月11日二次就诊时眼部检查像。2A、2B分别示右眼、左眼彩色眼底像。右眼陈旧性黄白色病灶及片状出血;左眼鼻下象限视网膜灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(白箭)。2C示左眼眼底自身荧光像,后极部视网膜呈“豹斑样”荧光改变。2D、2E示左眼荧光素眼底血管造影像,鼻下方视网膜血管壁荧光素渗漏(2D),后极部视网膜呈“豹斑样”改变(2E)。2F示左眼光相干断层扫描像,视网膜色素上皮上下多个结节样强反射病灶,对应彩色眼底像上的白色斑点
图2
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2020年10月11日二次就诊时眼部检查像。2A、2B分别示右眼、左眼彩色眼底像。右眼陈旧性黄白色病灶及片状出血;左眼鼻下象限视网膜灰白色病灶,夹杂少量出血灶,颞上及后极部视网膜可见视网膜下呈簇状分布的点状白色病灶(白箭)。2C示左眼眼底自身荧光像,后极部视网膜呈“豹斑样”荧光改变。2D、2E示左眼荧光素眼底血管造影像,鼻下方视网膜血管壁荧光素渗漏(2D),后极部视网膜呈“豹斑样”改变(2E)。2F示左眼光相干断层扫描像,视网膜色素上皮上下多个结节样强反射病灶,对应彩色眼底像上的白色斑点
 图3
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2021年2月复查左眼检查像。3A示彩色眼底像,鼻下及颞上视网膜病灶均明显消退(白箭);3B示光相干断层扫描像,后极部视网膜强反射病灶基本消退
图3
原发于中枢神经系统淋巴瘤的眼内淋巴瘤患者2021年2月复查左眼检查像。3A示彩色眼底像,鼻下及颞上视网膜病灶均明显消退(白箭);3B示光相干断层扫描像,后极部视网膜强反射病灶基本消退
讨论 IOL临床表现变化多端,无特异性。本例患者确诊为原发于中枢神经系统的淋巴瘤,因长期化疗导致免疫功能低下,右眼眼底表现为典型的“奶酪番茄酱样”改变,虽然房水检测仅提示右眼CMV-IgG增高,病毒DNA拷贝数为0,但结合患者的免疫低下状态,双眼IL-10/IL-6比值正常,考虑可能为右眼CMVR。经过全身和玻璃体腔抗病毒治疗后,患者眼底病灶未进展,病变区视网膜逐步萎缩,复查CMV-IgG浓度降低。1年后再次就诊时,患者左眼视力下降,其鼻下方视网膜有出血及黄白色病灶,FFA示左眼血管炎样改变,结合患者病史,不能排除CMVR可能;但其左眼颞上方视网膜有簇状分布的白点状病灶,位于视网膜下,眼底自身荧光及FFA呈“豹斑样”荧光改变,OCT表现为RPE上下多个结节样强反射病灶,这些病灶又高度提示淋巴瘤细胞浸润不除外。研究表明,OCT对IOL的诊断阳性预测值达88.9%[1],RPE层及RPE之上可观察到增大的结节状强反射病灶,可有Bruch膜与RPE层分离,形成与息肉样脉络膜血管病变类似的双层征样改变[2]。于是进一步行左眼房水检测,提示IL-10/IL-6比值>1,而病毒DNA拷贝数及抗体均不高,结合患者原发性中枢神经系统淋巴瘤病史,考虑患者左眼为IOL浸润。经左眼连续玻璃体腔注射甲氨蝶呤治疗后,患者左眼视力提升,颞上方视网膜下病灶消退,鼻下方类似视网膜血管炎表现的病灶亦消退,验证了之前的诊断。
IOL可表现为玻璃体混浊及视网膜下浸润等[3-4],以视网膜血管炎为主要表现的报道并不多见[5]。本例患者左眼有视网膜血管炎表现,但后极部视网膜的黄白色病灶引起了我们的警惕。左眼经玻璃体腔注射甲氨蝶呤治疗后病灶均明显消退,遂考虑为淋巴瘤伪装成视网膜血管炎而非CMVR。细胞因子分析在IOL的诊断中也存在着重要作用,在该类患者中,IL-10表达量远超过IL-6,即IL-10/IL-6比值升高并>1[6]。但同时,IOL并不都表现出IL-10或者IL-10/IL-6比值增高,该指标仅可辅助IOL诊断[7]。如果能够抽取该患者的玻璃体液进行细胞病理学检查[8-9],对该患者的诊断更有帮助。在本例患者的诊断过程中,我们通过多模式影像学检查,临床有了初步拟诊,眼内液的检测起到了重要的辅助作用,为临床提供了眼内局部抗原和免疫反应信息,有助于快速诊断及精准治疗[10]。
56%~90%的原发性IOL患者或将出现中枢神经系统的淋巴瘤表现,而15%~25%的原发性中枢神经系统淋巴瘤患者可发生眼部淋巴瘤表现[11]。根据国际原发性中枢神经系统淋巴瘤协作小组研讨会上发布的报告,IOL的诊断可通过脑组织活检确诊淋巴瘤、磁共振成像或脑脊液检查、眼内组织细胞学或免疫组织化学检查(IL-10/IL-6辅助)[12]。本例患者有明确的原发性中枢神经系统淋巴瘤病史,因考虑视网膜属于视觉中枢神经系统起始处,且其他脏器未见淋巴瘤改变,与血液科会诊讨论,认为该患者第2次就诊时左眼的眼部病变为原发于中枢神经系统的弥漫性大B细胞淋巴瘤的眼内复发,而不建议诊断为淋巴瘤眼内转移。
目前对于IOL的治疗,国际上尚无标准统一的治疗方案,目前临床常用的包括全身化疗药物的使用、局部眼球放射治疗及玻璃体腔注射甲氨蝶呤[13]。甲氨蝶呤可以穿透血脑屏障及血眼屏障,其治疗IOL的有效性及安全性也得到了证实,连续玻璃体腔注射甲氨蝶呤可控制IOL的发展,减少肿瘤复发的可能,甚至提高患者视力[14]。本例患者经血液科评估后,未使用全身化疗,单纯连续玻璃体腔注射甲氨蝶呤后,病情好转并且稳定。目前大部分学者认为IOL虽然具有较高的放化疗敏感性,但获得的缓解也仅仅较低的短期总体生存率[15],有效控制该病的远期复发及中枢神经系统扩散仍然面临很大挑战,故本例患者仍需长期随访观察。
淋巴瘤患者的眼部病变变化多端,需要结合临床表现、眼部多模式影像学检查、免疫学检测、细胞学检查、分子生物学的检测结果综合判断,并建立一个以眼科医师、神经肿瘤医师及血液肿瘤学医师、病理学专家的多学科联盟,以优化患者的治疗方案,改善患者的预后。